Edukacja
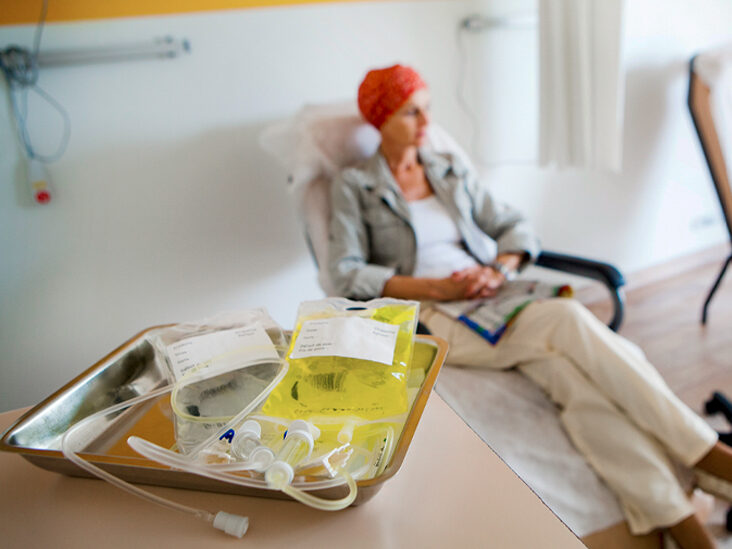
Chemioterapia
Leczenie nowotworów wymaga często wielopoziomowego podejścia, które wiąże się z zastosowaniem kilku metod terapeutycznych wobec jednej choroby. Jedną z nich, stosowaną szczególnie w zaawansowanych stadiach choroby nowotworowej, jest chemioterapia. Na czym dokładnie ona polega i jakie są inne rodzaje leczenia systemowego? Odpowiadamy w tym artykule.
Chemioterapia to metoda leczenia opierająca się na podawaniu leków o właściwościach cytotoksycznych (tzw. cytostatków), tzn. działających toksycznie wobec komórek, co powoduje ich śmierć, Leki stosowane w chemioterapii działają niestety nie tylko na komórki nowotworowe, ale i na „zwykłe”, zdrowe komórki w organizmie, co jest źródłem większości skutków ubocznych tego rodzaju leczenia.
Chemioterapeutyki można podzielić na różne grupy, działające na komórki na określonych etapach cyklu komórkowego. Niektóre działają na komórki w stanie spoczynku, inne w czasie podziału, a kolejne działają zupełnie niezależnie od cyklu komórkowego. Ta różnorodność działania pozwala na łączenie leków z różnych grup, aby zmaksymalizować działanie niszczące komórki nowotworowe. Co to znaczy w praktyce? Należy pamiętać, że nie wszystkie komórki nowotworowe są w tym samym momencie cyklu komórkowego równocześnie, tzn. w danej chwili, część będzie się dzielić, a inne będą w stanie spoczynku; zastosowanie leków zarówno z grupy działającej na komórki dzielące się, jak i te w spoczynku pozwala na zniszczenie większej populacji komórek i skuteczniejsze leczenie choroby nowotworowej. Z tego względu, schematy chemioterapeutyczne zwykle obejmują kilka leków, które stosowane są w odpowiednich sekwencjach.
W opisach schematów leczenia często używa się określenia „cykl leczenia”. Cykl składa się z kilku pierwszych dni, w których leki są podawane i następnych 2-4 tygodni przeznaczonych na regenerację organizmu po podaniu cytostatyków. Zwykle dana linia leczenia składa się z kilku do kilkunastu cykli.
Zgodnie z aktualnymi standardami leczenia, chemioterapia zwykle jest stosowana razem z innymi metodami terapeutycznymi. Dzięki temu można wyróżnić m.in. chemioterapię neoadjuwantową (przed leczeniem miejscowym, tzn. opeacją lub radioterapią, która ma za zadanie zmniejszyć wymiary guza i zniszczyć mikroprzerzuty), indukcyjną (także stosowaną przed leczeniem miejscowym, ale tylko w celu zmniejszenia rozmiarów guza, ponieważ używana jest w nowotworach miejscowo zaawansowanych), adjuwantową (po leczeniu miejscowym, aby wzmocnić jego efekt), paliatywną (łagodzącą objawy uogólnionej choroby) czy chemioterapię uwrażliwiającą na radioterapię.
Chemioterapia może być podawana w formie dożylnej (najczęściej przez specjalnie założony stały port naczyniowy, dzięki czemu nie trzeba „kłuć” pacjenta kilkadziesiąt razy ze względu na potrzebę założenia wenflonu), doustnej, dokanałowej (czyli bezpośrednio do płynu mózgowo-rdzeniowego w guzach ośrodkowego układu nerwowego) czy dotętniczej. Co ważne, większość pacjentów przyjmujących chemioterapię nie musi z tego powodu przebywać przez cały cykl na oddziale; zwykle pacjent przyjmowany jest w przychodni oddziałowej, gdzie po badaniach i kwalifikacji dostaje odpowiednią dawkę leku pod opieką pielęgniarek i lekarzy, a następnie może wrócić do domu. Jest to o tyle ważne, że leczenie chemioterapią jest często długim procesem, a możliwość powrotu do domu i prowadzenia przynajmniej w pewnym stopniu swojego dotychczasowego życia jest istotnym elementem utrzymania dobrego stanu psychicznego w czasie terapii.
Jak każde leczenie, chemioterapia ma swoje wady. Ze względu na działanie systemowe (tzn. na cały organizm), chemioterapia niesie ze sobą negatywne skutki uboczne. Każdy lek ma inny profil działań ubocznych, jednak najczęściej u pacjentów onkologicznych zauważa się nudności i wymioty, wypadanie włosów, zaburzenia morfologii krwi (np. niedokrwistość), zapalenia błon śluzowych, zaburzenia kardiologiczne i inne. Z tego względu, dużą rolę w pracy onkologa odgrywa nie tylko samo leczenie nowotworu, ale i opanowywanie skutków ubocznych terapii i opracowywanie schematów leczenia, które będą jak najmniej uciążliwe dla pacjenta, ale wciąż skuteczne.
Choć wszystkich lekarzy obowiązują te same schematy i rekomendacje leczenia, to należy pamiętać, że do każdego pacjenta, a szczególnie w onkologii powinno podchodzić się indywidualnie. Przed wdrożeniem terapii, lekarze oceniają nie tylko na jakim etapie jest choroba nowotworowa, ale także patrzą na to jak pacjent funkcjonuje i jakie leczenie będzie dla niego najlepszym rozwiązaniem, tzn. połączeniem skuteczności z zachowaniem komfortu życia. Wprowadzenie jednego schematu leczenia nie oznacza, że nie można go zmienić; ważne jest, aby pacjenci w przypadku pogorszenia samopoczucia lub pojawienia się wątpliwości co do terapii rozmawiali o tym z lekarzami prowadzącymi. Leczenie ma finalnie służyć pacjentowi, a lekarz jest odpowiedzialny za opiekę nad pacjentem w czasie często trudnej walki z chorobą, dlatego zachęcamy do otwartej komunikacji ze swoimi lekarzami na każdym etapie leczenia.
 Udostępnij przez Facebook
Udostępnij przez Facebook